Historique de la chirurgie
Même si l’intérêt sur les troubles de la réfraction a débuté dès la fin du 18ème siècle (1870), les premières techniques ont fait leur apparition en 1869 avec STELLEN qui fut suivi par Bates (1894) et LANS (1898). Ce dernier mis au point une technique d’incision de la cornée afin de corriger l’astigmatisme chez le lapin. En effet, il se rendit compte qu’une incision aplatissait l’œil. Par contre, cet effet restait temporaire à cause de la cicatrisation et était fonction de la profondeur de l’incision.
La technique fut ré-exploitée par le Japonais Sato qui effectuait des incisions sur les faces antérieures et postérieures de la cornée. Cette technique n’était satisfaisante que pendant une courte durée car une régression ainsi qu’un brunissement de la cornée se révélait très rapidement. La cause de ce brunissement était due au fait que Sato incisait la face antérieure de la cornée et donc touchait l’endothélium, qui joue un rôle primordial dans la transparence de la cornée. Jusque là, la chirurgie réfractive n’en était qu’à ses balbutiements mais un ophtalmologiste russe, Sviatoslav FIODOROV, constata après avoir soigné un enfant blessé par des bouts de verres, qu’il présentait une régression de sa myopie.
Se basant sur les travaux de Sato, il décida de mettre en application cette technique en diminuant le nombre d’incisions et en évitant de toucher à l’endothélium. Cette technique fut réellement exploitée à partir de 1978 aux Etats-Unis et en 1982 en France. L’application limitée aux myopies faibles et moyennes a vu son application révolue au profit du laser excimer.
Le laser excimer est utilisé depuis longtemps dans l’industrie (1975) mais n’est que depuis peu employé dans la chirurgie réfractive. Après des expériences sur la fiabilité et sur les effets du laser sur la cornée des animaux, son application pour la correction de la myopie vit le jour. La première utilisation à proprement dit fut bien différente de celle actuelle car son rôle se limitait à remplacer le bistouri pour la kératotomie radiaire afin de diminuer les traumatismes post-opératoires. L’utilisation ophtalmologique fut véritablement réalisée en 1986 et le premier oeil fut traité en 1987.
Anatomie de la cornée
La cornée est le premier élément réfractif de l’oeil, elle est en contact avec l’extérieur, et joue un rôle de fenêtre sur le monde. Elle est donc claire et transparente.
- Il n’y a pas de vaisseaux sanguins mais une myriade de nerfs ciliaires, c’est pourquoi la cornée est si sensible au contact d’un corps étranger tels qu’un cil ou une particule de poussière.
- C’est un hublot de 13 mm de diamètre avec un rayon de courbure de 8mm non uniforme car sphérique.
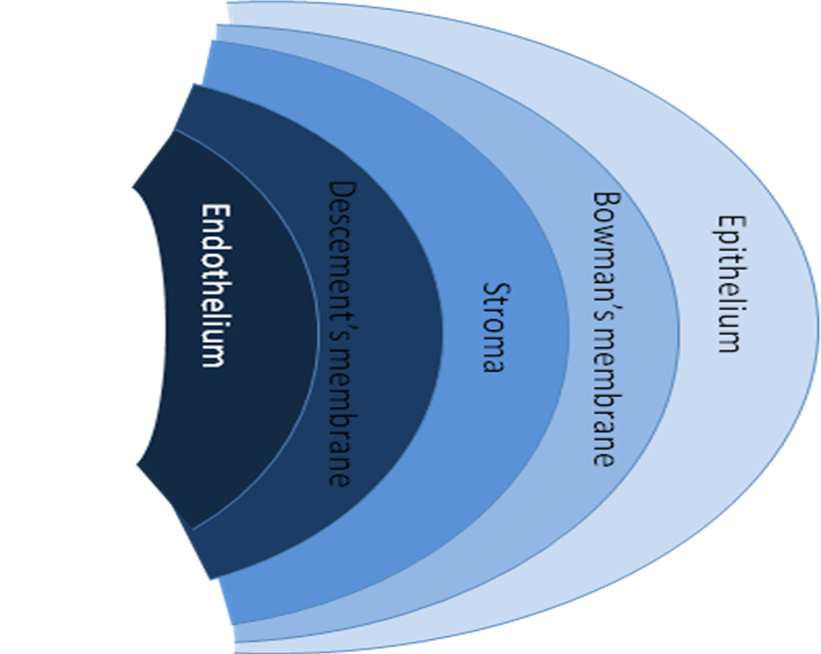
Elle est composée de cinq couches: la couche épithéliale (épithélium), la membrane élastique antérieure (membrane de Bowman ou de Reichert), la couche de substance propre (stroma), la couche basale postérieure (membrane de Descemet ou de Demours) et la couche endothéliale (endothélium).
Anatomie de la cornée
L’épithélium
Composé de 5 à 6 couches stratifiées, il est la continuité de la conjonctive. L’épithélium est continuellement remplacé avec un pouvoir régénérant très fort.
La membrane de Bowman
Membrane claire sans suture, elle se prolonge jusqu’au limbe. Elle ne se régénère pas, un endommagement engendre une désorganisation de la cornée.
Le stroma
Constitutif de 90% de l’épaisseur de la cornée, il est formé de lamelles qui se croisent en couches successives à 90°. Entre ces lamelles, se trouvent des corpuscules cornéens et du tissu conjonctif.
La membrane de DESCEMET
C’est une couche uniforme, sans suture, qui peut se régénérer lorsqu’elle est endommagée.
L’endothélium
Essentiel au maintien de la transparence de la cornée, l’endothélium compte environ 5000 cellules par mm² et est composé de cellules hexagonales qui ne peuvent se régénérer.
Le limbe sclérotique crée le lien entre la cornée transparente et la sclérotique opaque, c’est une zone où s’arrêtent les vaisseaux sanguins et lymphatiques. Le limbe comporte: un plexus superficiel de capillaires, issu des vaisseaux sanguins de la conjonctive et un plexus plus profond provenant des artères ciliaires antérieures.